 kinderneurologie
kinderneurologie
Wat is het TAR-syndroom?
Het TAR syndroom is een aandoening waarbij kinderen een tekort hebben aan bloedplaatjes, waardoor ernstige bloedingen kunnen ontstaan in combinatie met het ontbreken van een bot (het radiusbot) in beide onderarmen al dan niet gecombineerd met andere aangeboren afwijkingen.
Hoe wordt het TAR syndroom ook wel genoemd?
TAR is de afkorting van de woorden Tromnocytopenia-Absent Radius syndroom. Trombocytopenie is het medische woord voor een tekort aan bloedplaatjes. Absent betekent afwezig. Radius is de naam van het bot wat afwezig is.
1q21.1 microdeletie syndroom
Een deel van de kinderen met het TAR-syndroom blijkt het 1q21.1 microdeletie syndroom te hebben. Zij missen op chromosoom 1 een klein stukje van het erfelijk materiaal waarop het RBM8A-gen ligt. Daarnaast hebben zij ook nog een fout op het tweede-chromosoom 1 in het RBM8A-gen, om de symptomen van het TAR-syndroom te krijgen. Kinderen met het 1q21.1 microdeletie syndroom kunnen ook nog andere stukjes DNA (genen genoemd) missen die op chromosoom 1 liggen en meer problemen hebben de problemen die passen bij het TAR-syndroom.
Hoe vaak komt het TAR-syndroom voor?
Het TAR-syndroom is een zeldzame voorkomende aandoening. Het is niet precies bekend hoe vaak het TAR-syndroom voorkomt. Geschat wordt dat deze aandoening bij ongeveer één op de 100.000 kinderen voorkomt.
Deze aandoening is sinds 1959 bekend als aandoening, inmiddels zijn er meerdere kinderen, maar ook volwassenen met dit syndroom ontdekt. Sinds 2007 is bekend waar in het DNA de afwijking zit bij kinderen met het TAR-syndroom.
Door nieuwe genetische technieken zoals exome sequencing zal deze diagnose waarschijnlijk vaker gesteld gaan worden bij kinderen en volwassenen met dit syndroom. Dan zal ook pas duidelijk worden hoe vaak dit syndroom nu werkelijk voorkomt.

Bij wie komt het TAR syndroom voor?
Het TAR syndroom is al voor de geboorte aanwezig. Vaak wordt in de eerste levensmaanden duidelijk dat er sprake is van een tekort aan bloedplaatjes.
Wat is de oorzaak van het TAR syndroom?
Fout in het erfelijk materiaal
Het TAR syndroom wordt veroorzaakt door een fout op een stukje materiaal op het
1e-chromosoom. Om nog preciezer te zijn op het stukje van het 1e-chromosoom wat 1q21.1 wordt genoemd. De plaats van deze fout wordt het RBM8A-gen genoemd.
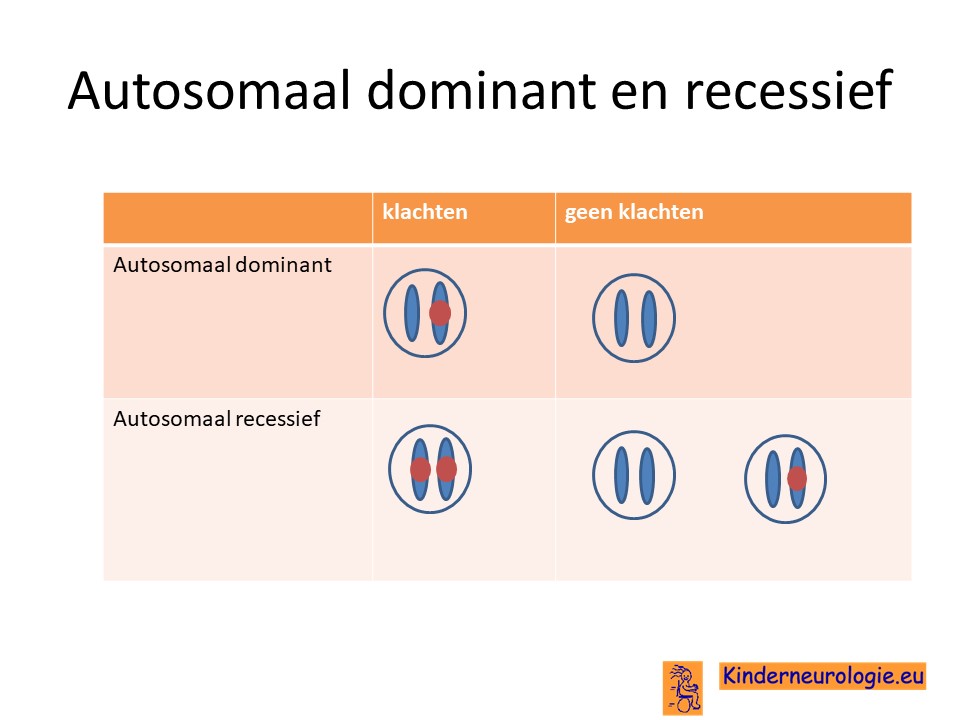
Autosomaal recessief
De fout in het erfelijk materiaal van het RBM8A-gen is een zogenaamd autosomaal recessieve fout. Dit houdt in dat kinderen pas klachten krijgen wanneer beide chromosomen 1 op de plaats van het RBM8A-gen een fout bevatten.
Ouders drager
Bij een autosomaal recessieve aandoening zijn beide ouders vaak drager van een fout in het RBM8A-gen. Ze hebben dus een gen met afwijking en een gen zonder afwijking. Omdat de ouders ook een gen zonder afwijking hebben, hebben de ouders zelf geen klachten.
Wanneer beide ouders drager zijn, dan hebben zij 25 % kans om een kindje te krijgen met het TAR-syndroom

Afwijkend eiwit
Als gevolg van de fout in het erfelijk materiaal van het RBM8A-gen wordt een bepaald eiwit het RNA-binding motif protein 8A (afgekort als RBM8A) niet goed aangemaakt. Het DNA in de celkern wordt afgelezen en hier wordt RNA van gemaakt. Dit RNA wordt vervolgens in de ribosomen van de cel gebruikt om hier eiwitten van te maken. Hiervoor moet dit RNA van de celkern naar de ribosomen worden toegebracht. Het RBM8A-eiwit speelt een belangrijke rol bij het vervoer van RNA naar de juiste plek in de cel zodat hier eiwitten van gemaakt kunnen worden. Ook stimuleert het RBM8A-eiwit de ribosomen om eiwitten te gaan maken.
De eiwitten die gemaakt worden spelen een belangrijke rol bij de aanleg van verschillende organen (zoals het bot, het hart, de nieren en de hersenen) en bij de aanmaak van bloedplaatjes.
Bloedplaatjes
Het lichaam heeft bloedplaatjes nodig om te zorgen dat een beginnende bloeding in het lichaam snel gestopt kan worden. De bloedplaatjes dichten het gaatje wat ontstaan is in een bloedvat af, waardoor het bloeden stopt.
De bloedplaatjes worden aangemaakt in het beenmerg. Een speciale cel in dit beenmerg, de megakaryocyt, zorgt voor de aanmaak van de bloedplaatjes.
Als gevolg van de fout in het RBM8A-gen werken de megakaryocyten bij kinderen met het TAR-syndroom niet goed. Hierdoor hebben kinderen een tekort aan bloedplaatjes. Dit maakt vooral jonge kinderen kwetsbaar voor het ontstaan van bloedingen, bijvoorbeeld in de hersenen.
Met het ouder worden neemt de kans op het ontstaan van bloedingen af.
Aanlegstoornis andere organen
Door de fout in het RBM8A-gen kunnen ook andere organen in het lichaam niet goed worden aangelegd. Afwijkingen van de botten, vooral van de armen, komt vaak voor bij kinderen met het TAR-syndroom. Maar het is ook mogelijk dat er sprake is van een afwijkende aanleg van de hersenen, het hart, de nieren, de darmen of de baarmoeder.
Wat zijn de symptomen van het TAR-syndroom?
Variatie in ernst
Er bestaat een grote variatie in de hoeveelheid en de ernst van de symptomen die kinderen met het TAR-syndroom hebben.
Geen kind heeft alle onderstaande symptomen tegelijkertijd. Hieronder staat weer gegeven welke symptomen zouden kunnen voorkomen. Dat betekent dat onderstaande kenmerken kunnen voorkomen, maar niet hoeven voor te komen.

Bijzondere vorm arm
Kinderen met het TAR-syndroom missen een bot (het radiusbot of ook wel spaakbeen genoemd) in de onderarm. Hierdoor heeft de onderarm een andere vorm. Ook de ellepijp (ulna bot) in de onderarm kan onderontwikkeld zijn, net als het bot van de bovenarm (humerus). De onderarm is korter en staat gebogen ten opzichte van de bovenarm. De botten van de hand kunnen ook onderontwikkeld zijn.Er kunnen vingers met elkaar vergroeid zijn en de vingers kunnen een kromme stand hebben. De duim is wel aanwezig. . De hand staat hierdoor anders ten opzichte van de arm dan gebruikelijk. Dit valt direct na de geboorte al op. Tegenwoordig wordt dit soms ook al tijdens de zwangerschap door middel van ECHO onderzoek ontdekt. Door de afwijkende vorm van de arm is het voor kinderen met het TAR-syndroom moeilijker om de armen te kunnen bewegen en met de armen en handen te werken. Vaak lukt het wel om iets met de handen vast te pakken, maar fijne werkjes met de handen zijn meestal erg lastig om uit te voeren.
Afwijkingen aan andere botten
De helft van kinderen met het TAR-syndroom heeft ook afwijkingen van andere botten in het lichaam.Het gaat bijvoorbeeld om afwijkingen van botten in de benen. Vaak gaat het om een gedraaide stand van het bovenbeen en/of onderbeen. Soms mist het kuitbeen of de knieschijf. Hierdoor hebben de benen een andere vorm dan gebruikelijk. Deze afwijkende vorm van de botten kan problemen geven met het leren kruipen, staan en lopen. Heupdysplasie komt vaker voor bij kinderen met het TAR-syndroom. Kinderen zijn kwetsbaar door het uit de kom schieten van de knieschijf, wat pijnklachten in de knie kan geven. Ook kan een afwijkende vorm van het sleutelbeen voorkomen. Door de afwijkende vorm van de botten kunnen gemakkelijker pijnklachten bij of na bewegen ontstaan. Soms komen ook afwijkingen van de ribben of wervels voor.
Wijnvlek in het gelaat
Een klein deel van de kinderen met het TAR-syndroom heeft een rode verkleuring in het gezicht. Dit wordt een wijnvlek genoemd.
Koemelkeiwit allergie
Ongeveer de helft van de kinderen met het TAR-syndroom heeft een koemelkeiwitallergie. Als gevolg van het drinken van melk via de borstvoeding of via de fles krijgen kinderen koemelkeiwit in hun lichaam. Het lichaam reageert hier heftig op bijvoorbeeld in de vorm van eczeem, darmkrampen, dunne ontlasting. Kinderen voelen zich hierdoor niet fijn en huilen vaak regelmatig. Ook kan het tekort aan bloedplaatjes verergeren door de koemelkeiwit allergie.
Veel zweten
Baby's met het TAR-syndroom zweten meer dan baby's zonder dit syndroom. Hierdoor kunnen baby's gemakkelijker afkoelen en een te lage lichaamstemperatuur krijgen.
Hersenbloeding
Pasgeboren kinderen zijn als gevolg van het tekort een bloedplaatjes kwetsbaar voor het krijgen van een hersenbloeding. Een hersenbloeding kan schade veroorzaken aan de hersenen. Het wel of niet optreden van een hersenbloeding heeft gevolgen voor de ontwikkelingsmogelijkheden van een kind. De neurologische klachten die kunnen ontstaan na het doormaken van een hersenbloeding worden cerebrale parese genoemd.
Ontwikkeling
De ontwikkeling van kinderen met het TAR-syndroom kan langzamer verlopen dan die van kinderen zonder het TAR-syndroom, maar dit hoeft niet het geval te zijn. Dit zal sterk samenhangen met de hoeveelheid symptomen die kinderen met het TAR-syndroom hebben. De aangeboren afwijkingen van de botten kunnen maken dat leren rollen, kruipen, zitten en staan meer tijd kost om te leren. Veel kinderen vinden een manier om met hun armen te werken, maar door de andere vorm van de armen is dit lastiger en kost dit meer tijd.
Het al dan niet optreden van een hersenbloeding kan gevolgen hebben voor de leer- en ontwikkelingsmogelijkheden van een kind. Hierdoor kan het leren lopen en het leren praten moeilijker worden en meer tijd kosten. Niet ieder kind met het TAR-syndroom krijgt een hersenbloeding.
Bij een deel van de kinderen zijn de hersenen anders aangelegd dan gebruikelijk. Dit kan erook voor zorgen dat kinderen zich trager ontwikkelen. De neurologische problemen die kunnen ontstaan als gevolg van het doormaken van een hersenbloeding of als gevolg van een aanlegstoornis van de hersenen worden cerebrale parese genoemd.
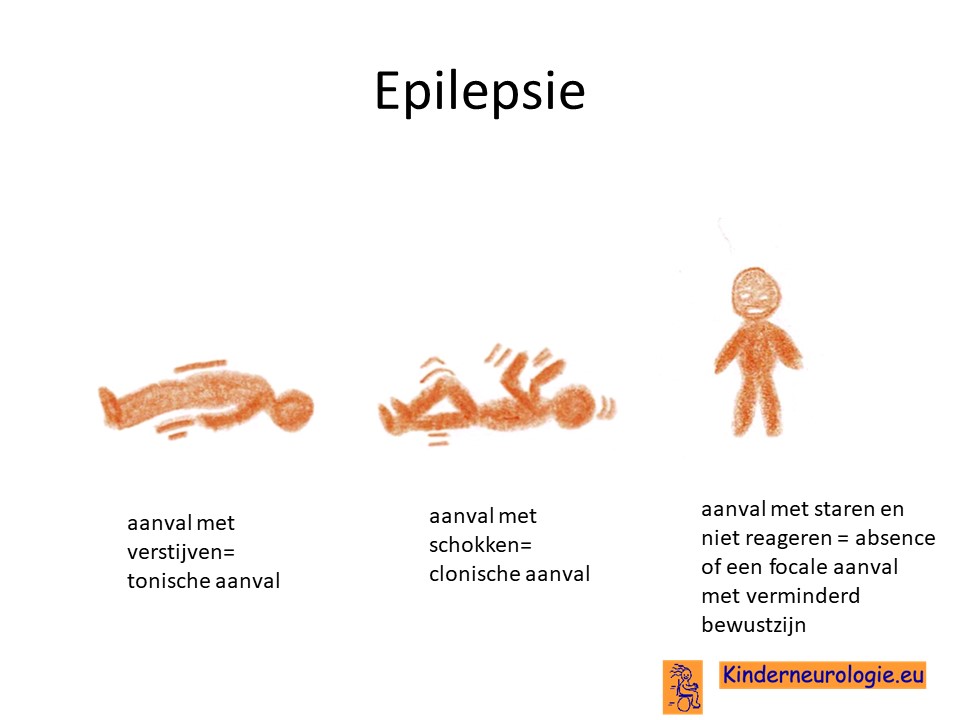
Epilepsie
Kinderen die een hersenbloeding hebben gehad of een aanlegstoornis van de hersenen hebben kunnen last krijgen van epilepsie. Verschillende soorten epilepsieaanvallen kunnen voorkomen. Dit hangt sterk samen met de leeftijd waarop het kind last krijgt van epilepsie. Veel voorkomende aanvallen zijn aanvallen met verstijven (tonische aanvallen genoemd), aanvallen met herhaalde schokken (clonische aanvallen genoemd) of aanvallen met staren (focale aanvallen met verminderd bewustzijn genoemd).
Uiterlijke kenmerken
Bij veel syndromen hebben kinderen vaak wat veranderde uiterlijke kenmerken. Hier hebben kinderen zelf geen last van, maar het kan de dokters helpen om te herkennen dat er sprake is van een syndroom en mogelijk ook van welk syndroom. Ook maakt dit vaak dat kinderen met hetzelfde syndroom vaak meer op elkaar lijken dan op hun eigen broertjes en zusjes, terwijl de kinderen toch niet familie van elkaar zijn.
Kinderen met het TAR-syndroom hebben meestal weinig bijzondere uiterlijke kenmerken.
Een deel van de kinderen heeft een plat achterhoofd. Soms hebben kinderen hangende oogleden, dit wordt ptosis genoemd. De neus is vaak smal, de neuspunt wat omhoog gewipt. De onderkaak kan kleiner zijn dan de bovenkaak.
Kleine lengte
Kinderen met het TAR-syndroom zijn vaak kleiner dan hun leeftijdsgenoten.
Problemen met zien
Een deel van de kinderen heeft een afwijking van de ogen die kan zorgen voor problemen met zien. Zo komt een troebele ooglens vaker voor (cataract) wat kan zorgen voor wazig zien. Ook bestaat er een vergrote kans op het krijgen van een verhoogde oogboldruk (glaucoom). Bij een klein deel van de kinderen heeft het oogwit een blauwige gloed. Scheelzien komt vaker voor bij kinderen met dit syndroom. Als gevolg van dit scheelzien kan gemakkelijk een lui oog ontstaan, een oog waarmee kinderen niet goed kunnen zien. Bij een deel van de kinderen hangen de oogleden een beetje, dit wordt ene ptosis genoemd.
Problemen met horen
Een klein deel van de kinderen met het TAR-syndroom is slechthorend. Dit komt omdat de gehoorzenuw niet goed werkt. Het slechter kunnen horen kan van invloed zijn op de spraaktaalontwikkeling van kinderen.

Schisis
Een deel van de kinderen heeft een spleetje in de lip of in het gehemelte. Dit wordt schisis genoemd. Dit spleetje kan heel klein en weinig opvallend zijn. Soms is alleen te zien dat de huig uit twee delen bestaat in plaats vanuit een deel. Een schisis kan ook zorgen voor het ontstaan van problemen met drinken en eten.

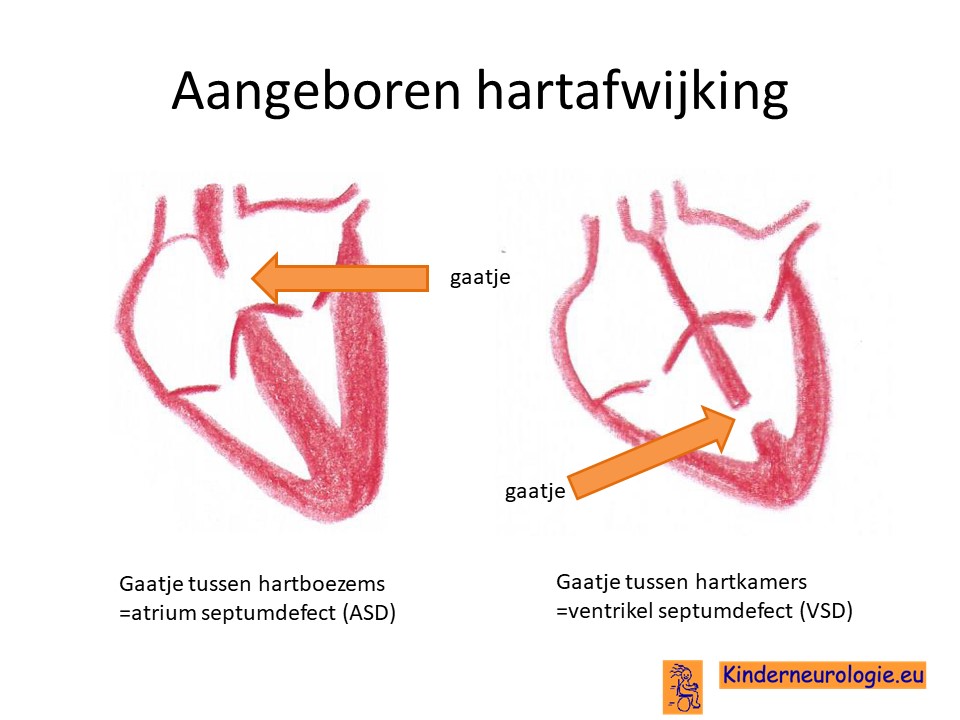
Aangeboren hartafwijking
Een op de zeven kinderen met het TAR-syndroom heeft een aangeboren hartafwijking. Verschillende vormen van een aangeboren hartafwijking kunnen voorkomen. Vaak gaat het om een gaatje tussen de beide boezems van het hart, dit wordt een ASD genoemd. Of een gaatje tussen de beide hartkamers, dit wordt een VSD genoemd. Maar ook complexe hartafwijking, zoals de tetralogie van Fallot of afwijkingen van de grote lichaamsslager zoals een coarctatio van de aorta kunnen voorkomen. Kinderen hoeven geen klachten te hebben van deze aangeboren hartafwijking. Bij een ernstige aageboren hartafwijking zullen vaak wel klachten ontstaan, zoals snelle vermoeidheid, zweten bij het eten of drinken of een blauwe verkleuring tijdens inspanning.
Aangeboren afwijkingen van de nieren
Een op de vier kinderen met het TAR-syndroom heeft een aangeboren afwijking van de nieren. De nieren kunnen op een andere plek in het lichaam liggen dan gebruikelijk. Ook kunnen beide nieren met elkaar vergroeid zijn tot een zogenaamde hoerijzernier. Kinderen hoeven geen last te hebben van deze afwijkend aangelegde nier. Het maakt vaak wel dat kinderen kwetsbaarder zijn voor het ontwikkeling van een ontsteking van het nierbekken.

Aangeboren afwijking van de darmen
Een klein deel van de kinderen heeft een aangeboren afwijking van de darmen. Een zogenaamde Meckel's divertikel, een uitstulping van de dunne darm komt vaker voor bij kinderen met het TAR-syndroom. Dit hoeft geen klachten te geven maar kan zorgen voor verstopping in de dunne darm. Ook worden vaker cystes in de alvleesklier gezien.
Afwijkingen van de baarmoeder
Bij een deel van de meisjes met het TAR-syndroom is de baarmoeder niet aangelegd, ook kan een deel van de vagina ontbreken. Dit wordt het Mayer-Rokitansky syndroom genoemd.
Spina bidifa
Bij een deel van de kinderen is er sprake van een verborgen of open vorm van een open ruggetje, spina bifida genoemd. Onder op de rug kunnen afwijkingen aan de huid zichtbaar zijn. Spina bifida kan zorgen voor problemen met lopen, plassen en poepen.
Eczeem
Kinderen met het TAR-syndroom hebben vaker last van eczeem.

Bloedarmoede
Een deel van de kinderen met het TAR-syndroom krijgt last van bloedarmoede. Dit kan zorgen voor een bleke huidskleur en snelle vermoeidheid.
Blauwe plekken
Het tekort aan bloedvaten kan er voor zorgen dat kinderen gemakkelijk een blauwe plek ontwikkelen wanneer zij zich licht stoten.
Gevoeligheid voor infecties
Jonge kinderen met dit syndroom zijn gevoeliger voor het krijgen van een infectie. Vooral luchtweginfecties en oorontstekingen komen vaker voor. Ook komen infecties van de huid gemakkelijker voor. Met het ouder worden, worden minder kwetsbaar voor het krijgen van deze infecties.
Hoe wordt de diagnose TAR-syndroom gesteld?
Verhaal en onderzoek
Op grond van de bijzondere vorm van de arm kan gedacht worden aan een onderliggend syndroom. Er zijn verschillende syndromen die soortgelijke afwijkingen kunnen geven (bijvoorbeeld Fanconi anemie, Roberts syndroom, Holt-Oram syndroom), er zal aanvullend onderzoek nodig zijn om de juiste diagnose te stellen.
Bloedonderzoek
Bloedonderzoek laat vaak zien dat er sprake is van een tekort aan bloedplaatjes (< 50/nL). Ook kunnen er meer witte bloedcellen aanwezig zijn. Bij een deel van de kinderen is er ook een tekort aan rode bloedcellen, bij een ander deel van de kinderen is dit niet het geval. Er kunnen meer zogenaamde eosinofiele cellen in het bloed gevonden worden die betrokken zijn bij allergie. Er kan een tekort zijn aan immuunglobulines (hypogammaglobulinemie).
Foto van de botten
Door middel van rontgenonderzoek kan een foto gemaakt worden van de botten. Hierop kunnen een of meerdere afwijkingen aan de botten gezien worden. Kenmerkend is dat alle kinderen het spaakbeen (de radius) missen en dat de botjes van de duim wel aanwezig zijn. Naast het missen van het spaakbeen kunnen er ook afwijkingen aan andere botten worden gezien van de arm, de schouder of van het been en de heup.
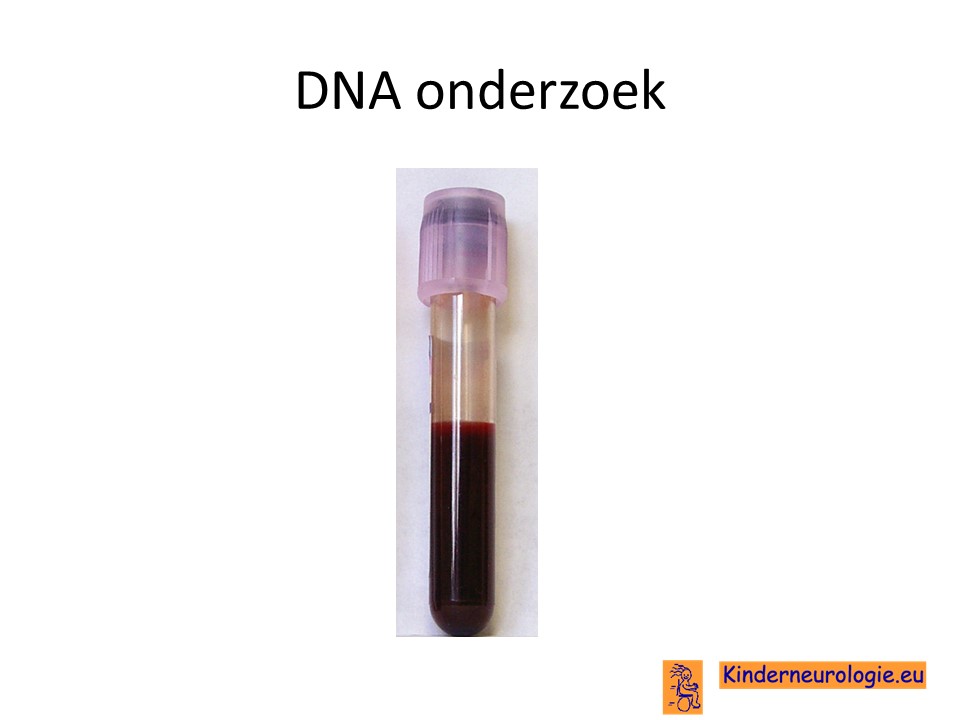
Genetisch onderzoek
Door middel van DNA onderzoek op bloed kan de fout in het RBM8A-gen worden opgespoord. Dit kan gericht gedaan worden, wanneer deze aandoening in de familie voorkomt. Het kan tegenwoordig ook opgespoord worden door middel van een nieuwe genetische techniek: whole exome sequencing genoemd waarbij heel breed naar het DNA wordt gekeken.
ECHO hoofd
Door middel van een ECHO van het hoofd kan bij jonge kinderen met het TAR-syndroom beoordeeld worden of er sprake is van een hersenbloeding.
MRI-scan
Bij kinderen met een ontwikkelingsachterstand zal vaak een MRI-scan van de hersenen worden gemaakt om te kijken wat de oorzaak is van de ontwikkelingsachterstand. Op de MRI-scan bij kinderen met dit syndroom kan gezien worden of kinderen een hersenbloeding hebben doorgemaakt. Dit zorgt namelijk voor ijzerrestjes in het lichaam die altijd zichtbaar blijven op een MRI scan. Ook kan op de MRI scan van het hoofd gezien worden of er sprake is van een aanlegstoornis van de hersenen.Afwijkingen die vaker worden gezien zijn een onderontwikkeling van de kleine hersenen, het ontbreken van de hersenbalk en/of het septum pellucidum. Soms is te zien dat het geleidingslaagje rondom de zenuwcellen vertraagd wordt aangelegd.
Op een MRI scan van de rug kan beoordeeld worden of er sprake is van een open ruggetje (spina bifida).
Oogarts
Kinderen met TAR-syndroom worden een keer gezien door de oogarts om te beoordelen of er problemen zijn met zien. De oogarts kan beoordelen of er sprake is van een troebele ooglens (cataract), een verhoogde oogboldruk (glaucoom) of afwijkingen aan het hoornvlies (megacorne).

KNO-arts
De KNO-arts kan beoordelen of er sprake is van problemen met horen.
Kindercardioloog
De kindercardioloog kan door middel van een ECHO onderzoek van het hart beoordelen of er aanwijzingen zijn voor een aangeboren hartafwijking.
ECHO buik
Door middel van een ECHO onderzoek van de buik kan er gekeken worden of er aanwijzingen zijn voor een aangeboren afwijking van de nieren of van de alvleesklier.
Hoe wordt het TAR-syndroom behandeld?
Geen genezing
Er is geen behandeling die het TAR-syndroom kan genezen. De behandeling is er op gericht kinderen zo goed mogelijk te stimuleren in hun ontwikkeling en te leren omgaan met de problemen die bij dit syndroom horen.
Bloedplaatjes transfusie
Baby's met een tekort aan bloedplaatjes kunnen een transfusie van bloedplaatjes krijgen om zo te zorgen dat geen levensgevaarlijke bloedingen ontstaan.
Koemelkeiwit vrije voeding
Baby's met het TAR-syndroom kunnen het beste speciale koemelk eiwit vrije voeding krijgen. Moeders die borstvoeding geven kunnen het beste zelf een koemelkvrij dieet gebruiken.
Fysiotherapie
Een fysiotherapeut kan ouders tips en adviezen geven hoe ze hun kind zo goed mogelijk kunnen stimuleren om er voor te zorgen dat de ontwikkeling zo optimaal als mogelijk verloopt. Een fysiotherapeut kan ook adviseren over hulpmiddelen die bewegen gemakkelijker kunnen maken.
Logopedie
De logopediste kan advies geven wanneer er problemen zijn met drinken, slikken of eten. Soms kan een speciale speen (special need speen) helpen om drinken gemakkelijker te maken in geval van een schisis. Een logopediste kan helpen om de spraakontwikkeling zo goed mogelijk te stimuleren. Praten kan ook ondersteund worden door middel van gebaren of pictogrammen. Op die manier kunnen kinderen zich leren uitdrukken ook als ze geen woorden kunnen gebruiken.

Ergotherapie
Een ergotherapeut kan tips en adviezen geven hoe de verzorging en de dagelijks activiteiten van een kind zo soepel mogelijk kunnen verlopen. Ook kan de ergotherapeut advies geven over hulpmiddelen die kinderen kunnen helpen gemakkelijker dagelijkse taken uit te voeren.
Revalidatiearts
Een revalidatiearts coördineert de verschillende therapieën en adviseert ook over hulpmiddelen zoals bijvoorbeeld een aangepaste buggy, rolstoel, steunzolen of aangepaste schoenen.
Ook is het mogelijk via een revalidatie centrum naar een aangepaste peutergroep te gaan en daar ook therapie te krijgen en later op dezelfde manier onderwijs te gaan volgen.
School
Kinderen met een normale ontwikkeling kunnen regulier onderwijs volgen. Vaak zijn wel aanpassingen nodig omdat kinderen met het TAR-syndroom hun armen minder goed kunnen gebruiken. Een deel van de kinderen met een vertraagde ontwikkeling volgt speciaal onderwijs van cluster 3. De klassen zijn daar kleiner en er is meer ondersteuning. Ook kunnen kinderen tijdens schooltijd therapie volgen.
Oogarts
Een deel van de kinderen heeft een bril nodig om goed te kunnen zien. Wisselend afplakken van een oog kan nodig zijn om het ontstaan van een lui oog te voorkomen. Bij ernstig scheelzien kan een operatie nodig zijn om de ogen meer recht te zetten. Soms zijn oogdruppels nodig om de oogboldruk te verlagen. In geval van staar kan een nieuwe ooglens zorgen dat het zicht verbeterd.

Gehoorhulpmiddelen
Kinderen die slechthorend zijn, kunnen soms baat hebben bij een gehoorapparaat om op deze manier beter te kunnen horen. Kinderen die volledig doof zijn, hebben meestal geen baat bij een gehoorapparaat. Een KNO-arts en een audioloog kunnen vaststellen of een kind baat zal hebben bij een gehoorapparaat en bij welk type gehoorapparaat. Ook kunnen zij adviezen geven voor hulpmiddelen die er voor kunnen zorgen dat kinderen met slechthorend of doofheid zich zo goed mogelijk zelfstandig kunnen redden (speciale deurbel, speciale wekker etc.)
Schisisteam
Kinderen met een schisis worden vaak gezien en behandeld door een schisisteam. In dit team zitten vaak verschillende artsen, verpleegkundigen en andere ondersteunende personen die bekijken op welke manier de schisis het beste behandeld kan worden. Een of meerdere operaties kunnen nodig zijn.
Kindercardioloog
De kindercardioloog beoordeelt of een behandeling van een aangeboren hartafwijking nodig is of dat alleen controle nodig is. Soms zijn medicijnen nodig om het hart te ondersteunen. Ook kunnen in bepaalde situaties antibiotica nodig zijn. Bij een ernstige hartafwijking kan een operatie nodig zijn. Deze operaties worden uitgevoerd door de thoraxchirurg.
Kinderchirurg
De kinderchirurg kan wanneer een Meckels divertikel klachten geeft, dit door middel van een operatie verwijderen.
Antibiotica
Een deel van de kinderen die vaak terugkerende infecties heeft, heeft baat bij een lage dosering antibiotica om nieuwe infecties te voorkomen. Per kind moeten de voordelen van het geven van de antibiotica worden afgewogen tegen de nadelen ervan (antibiotica doden ook nuttige bacteriën in de darmen).

Behandeling heupdysplasie
Heupdysplasie wordt vaak behandel door middel van een spreidbroek. In deze houding drukken de heupkoppen goed op de heupkom, waardoor de heupkom zich gaat ontwikkelen.

Orthopeed
De orthopeed kan beoordelen of het mogelijk is met therapie, gipsbehandeling of een operatie de stand van de botten te veranderen waardoor bewegen of lopen gemakkelijker wordt.
Financiële kant van zorg voor een kind met een beperking
De zorg voor een kind met een beperking brengt vaak extra kosten met zich mee. Er bestaan verschillende wetten die zorg voor kinderen met een beperking vergoeden.
Daarnaast bestaan regelingen waar ouders een beroep op kunnen doen, om een tegemoetkoming te krijgen voor deze extra kosten. Meer informatie hierover vindt u in de folder financiën kind met een beperking.

Begeleiding
Een maatschappelijk werkende of psycholoog kan begeleiding geven hoe het hebben van deze aandoening een plaatsje kan krijgen in het dagelijks leven. Het kost vaak tijd voor ouders om te verwerken dat de toekomstverwachtingen van hun kind er anders uit zien dan mogelijk verwacht is.

Contact met andere ouders
Door het plaatsen van een oproepje op het forum van deze site kunt u in contact proberen te komen met andere kinderen en hun ouders/verzorgers die ook te maken hebben met het TAR-syndroom.
Wat betekent het hebben van het TAR-syndroom voor de toekomst?
Kans op bloeding neemt af
Met het ouder worden, zijn kinderen met het TAR-syndroom minder gevoelig voor het krijgen van bloedingen. Het tekort aan bloedplaatjes neemt geleidelijk aan af. De meeste kinderen hebben vanaf de leeftijd van 4-6 jaar een normaal aantal bloedplaatjes.
Blijvende beperking
De afwijkende stand van de armen en/of benen blijft levenslang aanwezig. Kinderen die een ontwikkelingsachterstand hebben als gevolg van een doormaken van een bloeding in de hersenen of als gevolg van een aanlegstoornis van de hersenen blijven hiervan in meer of mindere mate ook een beperkingen van onder vinden.
Levensverwachting
Een deel van de kinderen met hetb TAR-syndroom komt voor de leeftijd van 1 jaar te overlijden als gevolg van het doormaken van een ernstige hersenbloeding en/of een complexe aangeboren hartafwijking. Kindere die deze beide problemen niet hebben kunnen een normale levensverwachting hebben.
Kinderen krijgen
Volwassenen met het TAR-syndroom kunnen kinderen krijgen. Een deel van de volwassenen heeft zelf een te grote beperking om kinderen op te kunnen voeden. Ook ontbreekt bij een klein deel van de vrouwen de baarmoeder. Het is belangrijk dat vrouwen met het TAR-syndroom tijdens de zwangerschap begeleid worden door een gynaecoloog. Er bestaat namelijk een kans dat er opnieuw een tekort aan bloedplaatjes ontstaan. Ook is er een verhoogde kans op het ontstaan van zwangerschapsvergiftiging. Mogelijk dat prednison-achtige medicijnen kunnen helpen om een tekort aan bloedplaatjes te verminderen.
De kans dat kinderen van een volwassenen met het TAR-syndroom zelf het TAR-syndroom krijgen is heel klein. Dit kan alleen wanneer de partner drager is van een fout in het RBM8A-gen of wanneer de partner zelf het TAR-syndroom heeft. De kans hierop is erg klein.
Hebben broertjes en zusjes ook een verhoogde kans om ook het TAR-syndroom te krijgen?
Het TAR-syndroom is een erfelijke aandoening. Meestal blijken beide ouders drager te zijn van een fout in het TAR-gen. Broertjes en zusjes hebben dan 25% kans om zelf ook het TAR-syndroom te krijgen.
Een klinisch geneticus kan daar meer informatie over geven.

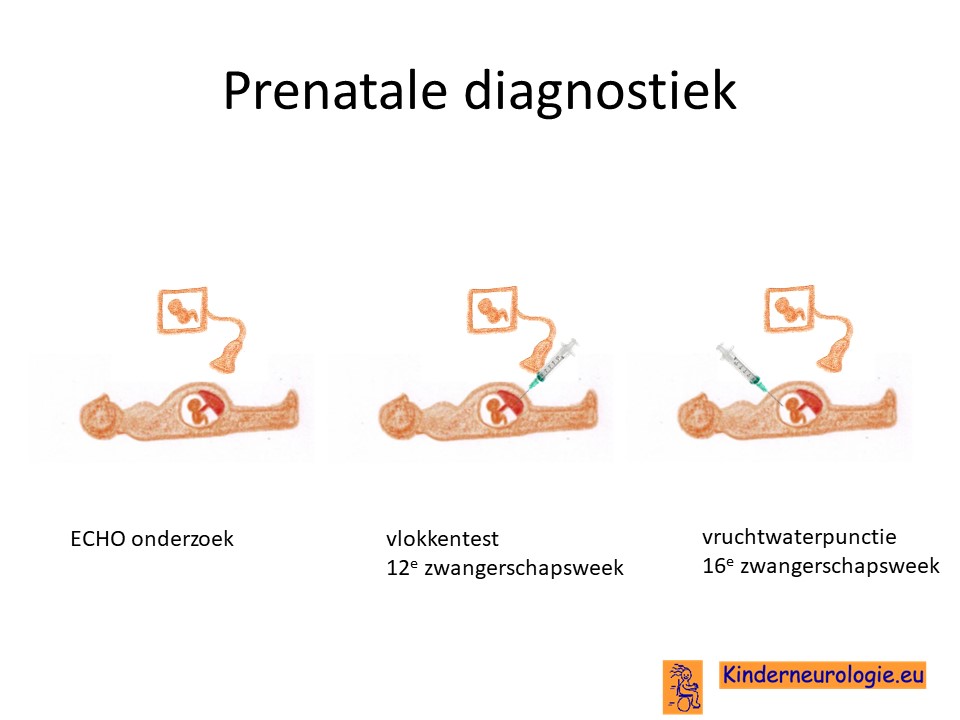
Prenatale diagnostiek
Wanneer bekend is welk foutje in een familie heeft gezorgd voor het ontstaan van TAR- syndroom,dan is het mogelijk om tijdens een zwangerschap prenatale diagnostiek te verrichten in de vorm van een vlokkentest in de 12e zwangerschapsweek of een vruchtwaterpunctie in de 16e zwangerschapsweek. Beide ingrepen hebben een klein risico op het ontstaan van een miskraam (0,5% bij de vlokkentest en 0,3% bij de vruchtwaterpunctie). Meer informatie over prenatale diagnostiek kunt u vinden op de website: www.npdn.nl.
Preïmplantatie Genetische Diagnostiek (PGD)
Stellen die eerder een kindje hebben gehad met TAR-syndroom kunnen naast prenatale diagnostiek ook in aanmerking voor preïmplantatie genetische diagnostiek(PGD.) Bij PGD wordt een vrouw zwanger door middel van IVF (In Vitro Fertilisatie). De bevruchting vindt dan buiten het lichaam plaats, waardoor het zo ontstane pre-embryo onderzocht kan worden op het hebben van het TAR-syndroom. Alleen embryo’s zonder de aanleg voor TAR-syndroom, komen in aanmerking voor terugplaatsing in de baarmoeder. Voor meer informatie zie www.pgdnederland.nl.

Wilt u dit document printen dan kunt u hier een pdf-versie downloaden.
Wilt u ook uw verhaal kwijt, dat kan: verhalen kunnen gemaild worden via info@kinderneurologie.eu en zullen daarna zo spoedig mogelijk op de site worden geplaatst. Voor meer informatie zie hier.
Heeft u foto's die bepaalde kenmerken van deze aandoening duidelijk maken en die hier op de website mogen worden geplaatst, dan vernemen wij dit graag.
Referenties
Laatst bijgewerkt 16 november 2020
Auteur: JH Schieving
Heeft uw kind nog andere symptomen, laat het ons weten.